近日,我院心胸外科团队10天完成三例A型主动脉夹层动脉瘤手术,术后均恢复满意,这标志着我院在主动脉夹层患者诊治的水准以及心外科在大血管手术水平术后危重患者管理方面再上一个新的台阶。
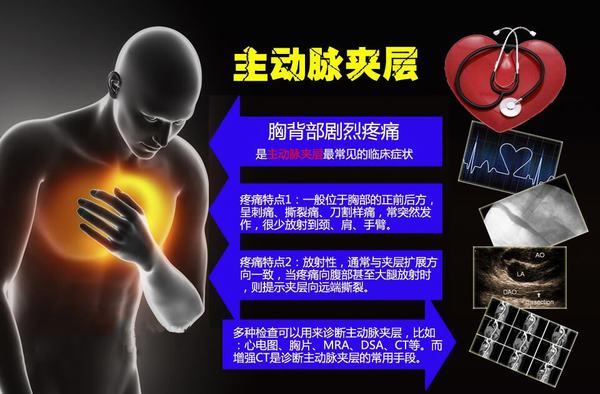
第一例患者31岁女性,运动员,有外伤史;主诉“反复胸痛2月,加重1小时”入院,入院后行主动脉CTA提示:升主动脉增宽,最宽处10.7cm,升主动脉近主动脉根部多发破口,最大破口直径5.1cm,最小破口直径0.64cm,主动脉夹层动脉瘤(A型)。心脏彩超:主动脉夹层(A型)伴主动脉瓣关闭不全,EF 50%,真腔内血流进入假腔,主动脉瓣反流(大量)。心肌损伤标志物正常,行术中探查破口累及主动脉弓部及降部,手术方案:升主动脉人工血管置换、主动脉弓置换、降主动脉支架植入、主动脉瓣机械瓣膜置换手术顺,利,术后第二天拔除气管插管,第12天出院。
第二例患者36岁男性,职员,马凡氏综合症;主诉“后背部疼痛3小时”入院,8年前因“马凡氏综合征、升主动脉瘤并主动脉伴关闭不全”在我科行Bentall手术;入院后行主动脉CTA提示:主动脉夹层动脉瘤(B型)合并主动脉弓瘤样扩张,直径7.0cm,主动脉弓至左髂总动脉双腔影,内膜片撕裂,并见多发破口,左侧锁骨下动脉起始部受累,破口内径约0.83-1.28cm,腹腔干起自真假腔,肠系膜上动脉假腔;左肾动脉起自假腔,右肾动脉起自真假腔;该病例为二次手术患者,且为夹层动脉瘤伴弓部瘤样扩张。拟行全主动脉弓置换、降主动脉支架植入术,手术顺利,术后第二天拔除气管插管,第14天出院,恢复良好。
第三例患者59岁男性,农民,有“腹部疼痛7小时,右下肢麻木5小时”入院,既往患有高血压病10余年,脑出血病史8年;在当地县医院行胸部增强CT提示:主动脉夹层动脉瘤(A型);救护车急诊送来我院,急查主动脉CTA:主动脉夹层I型(主动脉全程受累及)。心脏彩超:主动脉夹层动脉瘤(I型),主动脉瓣关闭不全,心包积液(少量),血流往返于真腔与假腔之间,主动脉瓣反流(大量)。该病例拟行Bentall、全主动脉弓置换、降主动脉支架植入术,手术顺利,术后第11天出院,恢复良好。
病例特点:三例主动脉夹层均为夹层动脉瘤患者,起病急,病情危重,第一时间转入我院,给予明确诊断后拟行手术治疗,术后均恢复良好;三例患者在入院后48小时内拟行了手术,且在10内完成三例夹层,胸痛绿色通道在我院已经成熟,代表我院完全具备急诊处理主动脉夹层动脉瘤疾病的能力;主动脉夹层动脉瘤手术设计及操作复杂且难度大,手术能否成功、患者恢复能否顺利,取决于患者及时的诊断及治疗、手术的精准操作及围手术期细致、严谨的监护和治疗,当然还需要对患者入微的心理关怀,这就要求我们重症监护、心外科手术团队、麻醉及体外循环、输血科等多学科协力密切合作;手术后三位患者均未发生并发症及死亡,这标志着我院心胸外科具有预防和处理夹层动脉瘤术后并发症的能力;三位患者急诊发现主动脉夹层动脉瘤入住CCU,入院后立即术前准备,并给予镇痛、控制血压、心率等对症等治疗;CCU、心胸外科、麻醉科、输血科等科室紧密协作,积极手术准备,最后取得良好的预后结果。
主动脉夹层动脉瘤像攀登者的珠穆朗玛峰,随着技术的进步,越来越多的大型医院开展了此项手术并获得了良好的效果,我们在祝恒山院长的带领下,跟上时代的步伐,不断完善手术步骤及环节,将成功率进一步提高,患者的康复和满意永远是我们的目标,医疗技术精益求精和医疗服务细致入微是我们不懈的追求,愿我们的服务给主动脉夹层患者除去阴霾,带来康复的希望。
主动脉夹层动脉瘤四个预兆需警惕:
一、突发性剧烈的、撕裂样的胸背部疼痛。临床上,有90%的病人首发症状为突然发生的、持续性的、进行性加重的剧烈胸痛,疼痛常在做某些突发动作时出现,如提重物、打篮球及异常激动时,甚至打哈欠、咳嗽、用力排便等动作也可诱发,由于呈刺痛、撕裂样或刀割样疼痛,患者往往不能忍受,此时大汗淋漓,有濒死感,甚至因疼痛而昏厥。
二、胃肠道症状。若夹层波及主动脉远端,即:肠系膜动脉,患者可有腹痛、呕吐、呕血及便血等症状。
三、休克。大量出血,导致低血压休克,心包填塞及大量胸腔积液,患者面色苍白、大汗、精神紧张或晕厥,四肢末端湿冷,但血压多能维持在高血压范围内或略有下降。
四、精神神经症状。若血肿累及颈动脉或无名动脉开口处,可表现为一过性脑缺血,甚至脑卒中。
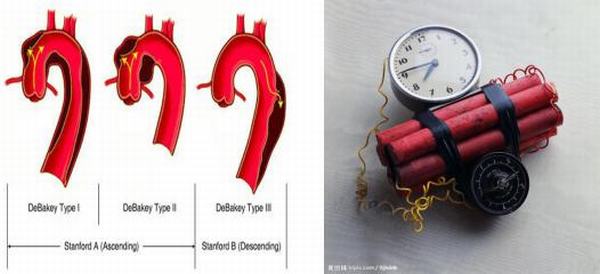
主动脉夹层是心血管系统急危重症疾病,冬季更是高发季,它如一枚定时炸弹,临床特点为急性起病,突发剧烈疼痛,休克和血压迫主要的动脉分支血管出现脏器缺血症状,如治疗不及时发病48小时死亡率达50%。主动脉夹层动脉瘤主要的病因是高血压。据统计,80%~90%的夹层动脉瘤患者合并有高血压,且发病时一般已有10~15年的高血压病史。主要是因为高血压会促进中老年人的主动脉退行性改变,从而降低动脉壁各层组织间的黏合力,引起并加速夹层动脉瘤的形成;所以控制好血压显得尤为重要,已经确定诊断后,第一时间给予控制血压、止痛对症处理,血压控制在有效灌注的情况下,维持在110-120mmHg/60-70mmHg较为理想。
供稿:武小刚 李锋华





